Summering av riskpoäng
Riskpoäng är summan av poängen för fråga 5.5 och fråga 5.6 i avsnitt psykisk hälsa.
Fråga 5.5
Markera på denna linje vilken grad av stress (till exempel jäkt, högt tempo, psykisk press) som du har upplevt under de senaste 12 månaderna.
Inte alls……………………………………………………………..Max
Antalet mm på stresskalan omvandlas till poäng:
0–19 mm ger 0 poäng
20–34 mm ger 1 poäng
35–44 mm ger 2 poäng
45–50 mm ger 3 poäng
Fråga 5.6
Har du under de senaste 12 månaderna haft något eller några av följande besvär:
- Sömnbesvär?
- Oro eller ångest?
- Nedstämdhet/depression?
- Allmän trötthet?
Varje ja-svar ger 1 poäng.
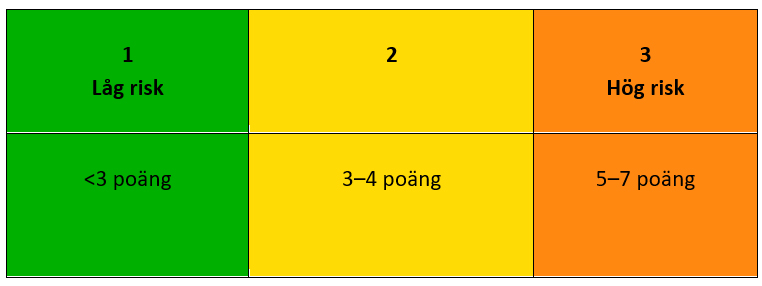
| Risknivå 1 | <3 poäng samt nej-svar på allt i fråga 5.6 |
| Åtgärder | Ingen åtgärd. |
| Verktyg och resurser |
| Risknivå 2 och 3 | 3–7 poäng samt ja-svar på någon av frågorna i fråga 5.6 |
| Åtgärder | Lyssna och bekräfta. Normalisera att många människor genom livet någon gång känner sig oroliga och/eller nedstämda och att det kan vara en normal del av livet. Se även resultat ”Livssituation” från hälsokurvan då det ofta finns en koppling mellan livssituation, stress och psykisk ohälsa. Utifrån svar på ovan och/eller om deltagaren önskar hjälp angående ovan symtom kan det vara bra att låta detta ta stort fokus i samtalet. Frågor som kan vara viktiga att ställa är: Hur länge du känt dig nedstämd/deprimerad? Finns det någon utlösande händelse? Har du tidigare gjort saker som gett glädje? I så fall vad? Vad fungerar bra i ditt liv? Vilka personer får dig att må bra? Kartlägg resurser/skyddsfaktorer och stärk det som fungerar bra; Har du tidigare i livet haft perioder med liknande symptom? Hur länge varade de? Hur kom du ur den perioden? När man mår dåligt i livet är det vanligt att man får tankar på att skada sig själv eller att inte vilja leva mer. Är det så för dig? Finns pågående samtalskontakt, läkarkontakt etc.? Har du någon känd ärftlighet för psykiska besvär? Om det under hälsosamtalet väcks funderingar om andra psykiatriska tillstånd eller svårigheter bör läkare eller psykolog konsulteras. Erbjud kunskap angående samband psykisk hälsa och hjärt-kärlsjukdom och erbjud vid behov tips vid stresshantering, återhämtning, andning, sömn enligt detta avsnitt. Följ verksamhetens rutiner för ovan symtom, bestäm eventuellt återbesök. Detta kan ske hos hälsosamtalsledaren om hen känner sig trygg och kompetent med detta, eventuellt i samråd med psykosocial kompetens på vårdcentral (psykolog, kurator etc.) Vid svårare problem/krisreaktioner, misstänkt depression, suicidmisstanke – hänvisa till/boka tid till läkare, psykolog, kurator, företagshälsovård eller annan resursperson beroende på lokala förhållanden och deltagarens önskan. |
| Verktyg och resurser | 20 frågor om din livssituation Arbetsrelaterad stress, Institutet för stressmedicin Att hamna i kris, 1177 Att vara orolig, 1177 Depression, 1177 Din psykiska hälsa, Folkhälsomyndigheten Nedstämdhet, 1177 Psykisk hälsa, 1177 Sorg, 1177 Stress, 1177 Stress, Hjärt-lungfonden Sömn, 1177 Trötthet, 1177 Ångest, 1177 |
Snabbguide
- Stress är en naturlig del av vårt fungerande.
- Stresspåslaget är en fysisk reaktion som syftar till att hantera hot i vår omgivning.
- Kroppen har ett eget ”anti-stressystem” som kan aktiveras beroende på vad vi gör.
- Rädsla för stressymptomen har ett samband med ökad dödlighet.
- Det är viktigt att skilja på kortvarig och långvarig stress.
- Det är bristande återhämtning, inte stress, som är problemet.
- Många vanliga strategier att minska stress tenderar att öka stressen på lång sikt (alkohol, tobak, minskad motion, nedprioritering av sömn).
- När stressen upplevs stor finns risk att vi bortprioriterar det som är meningsfullt i livet, vilket ofta leder till ytterligare stress.
- Vid svårigheter att somna brukar ansträngningar vi gör för att somna ofta leda till att vi sover sämre och mindre. Kroppen har en självreglerande funktion för att kompensera bristande sömn, om rätt förutsättningar finns.
- Om det är möjligt – försök att sänka krav på dig själv både privat och på arbetet.
- Sök stöd/ta stöd av nära relationer, kollegor, chefer.
- Finns det konkreta problem som du skjuter upp? Skriv en lista på det som stressar dig. Vad går att lösa? Vad behöver du acceptera?
- Har du tid till återhämtning?
- Finns det saker du behöver säga nej till?
- Ta hand om kroppen. Ät varierat och rör på dig.
- Undvik att dra ner på sömnen för att hinna med mer – det är ofta en bättre lösning att dra ner på aktiviteter/krav/ansvar. Minskad sömn gör dig troligen mindre effektiv när du är vaken.
- Undvik att använda alkohol och andra droger för att lugna kroppen.
Bakgrund
Folkhälsomyndigheten beskriver psykisk hälsa som en tillgång eller resurs som gör det möjligt för oss människor att må bra och gör det möjligt för oss att uppnå vår fulla potential. Den psykiska hälsan påverkas av många saker. Den påverkas av ärftlig sårbarhet, vad vi gör, hur vi lever och vad vi är med om, men också av omgivningsfaktorer och andra faktorer i samhället som t.ex. ekonomi, samhällets skyddsnät samt lagar och regler.
Vad är psykisk hälsa?, Folkhälsomyndigheten
Alla kan under perioder vara stressade eller oroliga, känna ångest eller ha svårt att sova eller koncentrera sig. Ofta är det normala reaktioner på påfrestningar i livet. Besvären kan vara milda eller svåra och de kan gå över fort eller vara länge. Ibland kan psykiska besvär också ge kroppsliga symtom, exempelvis huvudvärk, magont, ryggvärk eller yrsel.
Besvären kan göra det svårt att klara av viktiga saker i vardagen – arbeta, studera, ägna sig åt en hobby eller ta hand om sig själv och andra. Oftast går besvären över av sig själva, men om de blir svåra eller långvariga kan man behöva hjälp från vården. I vissa fall kan de utvecklas till psykiatriska tillstånd, och då behöver man också hjälp från hälso- och sjukvården.
Till psykiatriska tillstånd räknas psykiska sjukdomar eller diagnoser, till exempel ångestsyndrom, depression och sömnstörningar. Den som har ett psykiatriskt tillstånd behöver hjälp av sjukvården för att få diagnos och behandling.
Samtal om psykisk ohälsa
En person som mår psykiskt dåligt kan ofta ha andra riskfaktorer. Som allmän regel gäller då att man primärt får lämna de andra riskfaktorerna åt sidan och koncentrera samtalet på livssituationen och det psykiska tillståndet. Vid mötet med en person som mår psykiskt dåligt och som exempelvis har en högre riskpoäng på faktorn ”Livssituation” är det en vanlig reaktion att man som ”behandlare” känner sig otillräcklig. Vi har som hälsosamtalsledare inte möjligheter att reda upp deltagarens dåliga ekonomi, reda upp trassliga förhållanden i familj, vänkrets eller klara ut långdragna konflikter på arbetet. Genom att enbart lyssna gör man säkert väsentligt större nytta än man till en början tror. Att inför en annan människa tala ut om sina problem kan få det på en mera gripbar nivå och också kanske göra det möjligt att hitta infallsvinklar och lösningar på problem som man tidigare trott vara oöverkomliga.
I hälsosamtalet strävar vi mot att hjälpa deltagaren att komma till insikt om sitt problem, vad som utlöst det och hur det vidmakthålls. Genom att lyssna och prata om deltagarens situation kan deltagare och samtalsledare tillsammans se på situationen ur en ny synvinkel och nya möjligheter kan möjligtvis skönjas vilket stöttar deltagaren att skapa en avsikt till förändring utifrån vad personen själv ser är möjligt. Det är viktigt att gå igenom avsnittet Psykisk ohälsa i samband med avsnittet Livssituation då dessa till stor del hänger ihop. Hälsosamtalet sker enligt MI-metod (se vidare under avsnittet om MI-metoden i detta metodstöd).
Bakgrund
Vad är stress och vad fyller det för funktion?
Genom evolutionen har stress haft en viktig funktion för människans överlevnad. Vårt autonoma (icke-viljestyrda) nervsystem består av det parasympatiska nervsystemet och det sympatiska nervsystemet. Man kan säga att det parasympatiska är bromsen (används när man tar det lugnt) och det sympatiska är gasen (ökar aktiviteten i kroppen när det behövs).
När det sympatiska nervsystemet aktiveras medför det flera fysiologiska förändringar i kroppen som har som syfte att mobilisera kroppen att antingen fly eller fäkta i relation till ett upplevt hot. Detta har genom evolutionen varit avgörande för människans överlevnad då stressreaktionen medför en aktivering i människan som leder till ökad chans för överlevnad. Alltså mycket funktionell i relation till faktiska livshotande situationer, såsom närmandet av ett hotfullt rovdjur, då stressen mobiliserar kroppen att fly.
Även om det fortfarande finns situationer som är av akut fara såsom hot, våld och svält är den troligen mindre nu än tidigare genom evolutionen. Ändå förefaller stress vara ett stort problem. När man talar om stress i nutid brukar det snarare handla om arbetssituation, för lite tid till återhämtning, tidsbrist eller låg kontroll över sitt liv. Även om dessa faktorer ofta inte är livshotande reagerar kroppen som om de faktiskt var det. Det verkar som om hjärnan är dålig på att göra en distinktion mellan verklig fara och hypotetisk eller upplevd fara. Även om det egentligen inte föreligger någon reell fara kan det av kroppen ändå upplevas lika hotfull som om ett rovdjur jagade en.
Vad händer vid stress?
Vid en stressreaktion sker flera olika reaktioner i kroppen som lämpligen delas in i känslomässiga, fysiologiska och beteendemässiga.
Känslomässigt är det vanligt att man reagerar med rädsla, ilska eller uppgivenhet vilket beteendemässigt brukar visa sig genom kamp, flykt eller passivitet. Ofta sker den känslomässiga reaktionen mycket snabbt, ofta så snabbt att den till en början är omedveten. På hjärnnivå sker en aktivering av vårt rädslocentrum som kallas amygdala och påverkar vårt autonoma och endokrina system i kroppen. Ofta sker aktivering av amygdala innan de mer medvetna och tolkande delarna av hjärnan aktiveras. Det kan vara en förklaring varför man vid stress eller hot ofta agerar förhastat.
Den fysiologiska reaktionen kan delas in på olika sätt, en indelning är
A. Muskulär komponent
B. Inre organ
C. Hormonell del
Av dessa reaktioner kan människan till skillnad från djur delvis undertrycka den muskulära delen, att exempelvis inte slå ner den hotande chefen, att ha ”pokerface” vid kortspel. De flesta reaktioner är dock automatiska och svåra att kontrollera såsom att hjärtat slår fortare, andningen påskyndas, musklerna spänns, hjärnan går på högvarv, man börjar svettas (kallsvettas), pupillerna vidgas, ”tryck över bröstet, håret reser sig” etc.
Vad beträffar de inre organen så inhiberas aktiviteten i mag-tarmkanalen, blodflödet till muskler, hjärta och hjärna ökar, blodtrycket stiger, blodets koaguleringsförmåga ökar osv. Dessa inre förändringar går inte att påverka.
Hormonellt sker en omfördelning av kroppens bränslereserver i form av fett och kolhydrater. Dessa bryts ner till bland annat blodsocker och fria fettsyror, vilket är nödvändigt för att muskler och hjärna ska fungera optimalt.
Vid långvarig stress är det vanligt med kognitiva symtom i form av störning i perceptionen (varseblivningen), nedsatt koncentrationsförmåga och svårigheter med minne och nyinlärning. Emotionellt kan det leda till ihållande känslor av irritation, aggressivitet, ångest, nedstämdhet och nedsatt sömnförmåga.
Det här är ändamålsenliga förändringar för att omfördela och mobilisera kroppens resurser att hantera ett upplevt hot. Tyvärr är detta inte så förenligt med att leva ett rikt och balanserat liv.
Stressens påverkan på kroppen
Ett stresspåslag påverkar kroppens autonoma nervsystem och HPA-axeln (se nedan bild), vilket medför förändringar i metabolism, inflammations- och homeostas(jämvikt)-systemet och dessa förändringar ökar i sig risken för hjärt-kärlsjukdom. Stress medför dessutom ofta beteendeförändringar som i sig har en negativ påverkan på kroppen och ökar risken för hjärt-kärlsjukdom, såsom rökning, minskad tid för motion, mindre hälsosam kost, ökat alkoholintag och minskad sömn.
Kroppens antistressmekanismer
I kroppen finns på många olika sätt system som försöker hålla varandra i balans. För att motverka och balansera stressystemen har kroppen olika sätt att balansera detta. Det finns ett antal olika hormoner och signalsubstanser som ingår i antistressmekanismen som: prolaktin, enkefalin, kolecystokinin, betaendorfin, GABA, serotonin och oxytocin. Av dessa olika substanser anses oxytocin var den viktigaste. Oxytocin är ett peptidhormon som bildas i två kärnor (supraopticus och paraventrikularis) i hypothalamus.
Oxytocin har både beteendemässiga och fysiologiska funktioner.
- Det underlättar social inlärning med förmåga att känna igen andra individer, ökar anknytning och tillgivenhet t.ex. mellan förälder och barn och mellan vuxna individer.
- Lugnande och rogivande effekt genom minskad aktivitet av amygdala.
- Sänkt puls och blodtryck genom minskad kortisonhalt.
- Höjer smärttröskeln både i CNS och ryggmärg.
- Bättre sårläkning och mindre inflammation.
- Ökad insulinfrisättning och ökad tillväxt.
- Hämning av den s.k. stressaxeln (HPA) från hypothalamus och hypofys till binjuren.
- Ökad aktivitet i mag-tarmkanalen.
Oxytocinet ökar av olika mekanismer:
- Beröring där framsidan av kroppen är extra känslig
- Värme
- Mentalt genom t.ex. en vänlig och stödjande omvärld aktiverar hjärnan så att antistressystemet aktiveras
- Massage
- Akupunktur
Tankar om stress spelar roll
Det har på senare tid kommit studier som visar att tolkandet av stressreaktionen i kroppen påverkar i vilken grad den är farlig för kroppen. Man har sett ett samband mellan de som tolkar stressreaktionen som farlig också är de som får mest negativa konsekvenser av stressen. I studie undersökte man graden av stress och hur personer uppfattar stressymptom och man fann då att de som upplever hög grad av stress löper 43 procent högre risk att dö i hjärt-kärlsjukdom. Men det vara bara sant för dem som också uppfattade stressymptomen som farliga. De som uppfattade stressymptomen som en naturlig följd av omständigheterna eller såg den som ett sätt för kroppen att förbereda sig på utmaningar hade lägst risk av dö i hjärt-kärlsjukdom, oavsett om man upplevde mycket eller lite stressymptom. De som upplevde mycket symtom och var orädda löpte till och med lägre risk att dö än de som upplevde lite symtom men som var rädda för stressen.
BILD: Nedstämdhetens negativa spiral
Figur: Enligt illustration av Johannes Malm.
Debut av nedstämdhet eller depression brukar föregås av någon sorts utlösande händelse. En utlösande händelse är sådant som förändrar livsomständigheterna på ett signifikant sätt. Exempelvis genom separation, arbetslöshet, ökad belastning/minskad kontroll på arbetet eller sjukdom. Denna förändring leder då till att sådant man tidigare fått belöning av försvinner eller att stressen ökar så pass mycket att det blir svårt att tillgodogöra sig belönande element i vardagen. För att vi ska känna lust behöver vi ha belönande element i vår vardag eller att stressen är inom en rimlig nivå. Föreligger inte detta kan det leda till en minskad lust. Vi människor gör i vanliga fall som vi känner för och när allt är bra i livet är det inget problem. Men när vi börjar känna olust finns en risk att vi agerar i enlighet med den och begränsar oss/aktiverar oss i mindre grad, ställer in eller undviker sociala sammanhang eller sådant man tidigare känt motivation till. Detta leder alltså till att vi blir inaktiva och inte längre står i kontakt med det som belönar oss i livet. Denna passivitet leder i sin tur till att vi får än mindre belönande inslag i livet, vilket leder till ännu mindre lust och mer passivitet. Spiralen är igång.
Arbetsrelaterad stress
I meta-analyser som undersöker associationen mellan stress och hjärt-kärlsjukdom syns att personer som upplever stress i arbetslivet löper 10–40 procent ökad risk att utveckla hjärt-kärlsjukdom. Stress förefaller även förhöja risken för andra typer av sjukdomar såsom diabetes typ 2.
Två modeller om arbetsrelaterad stress och dess påverkan på förekomst av hjärt-kärlsjukdom:
1. Ansträngnings-belöningsmodellen
För att en ska må bra i arbetslivet är det viktigt med ömsesidighet i arbetssituationen. Denna ömsesidighet kan beskrivas i termer av ansträngning och belöning. En ansträngning behöver mötas och belönas både socialt, materiellt och individuellt. Modellen utgår från att det finns två komponenter som påverkar ansträngningen hos en individ – den inre drivkraften (intrinsic) och omgivningens krav (extrinsic). En ytterligare faktor är huruvida individen har ambitioner som är extrema eller ej, denna faktor brukar kallas ”övermotivering”.
Belöningskomponenten består av tre delar – materiellt (lön), socialt (möjlighet till befordran) och psykologiskt (positiv feedback). Föreligger det en obalans mellan den nedlagda ansträngningen och de belöningar som följer är risken för hjärtinfarkt förhöjd för män. För kvinnor förefaller ”övermotivering” vara en särskild risk8.
2. Krav-kontroll-stöd-modellen
Den enskilde anställdes psykiska stress påverkas enligt modellen av de tre huvudkomponenterna: krav, kontroll (beslutsutrymme) och stöd. Effekterna av krav på arbetsplatsen påverkas av i vilken grad vi har möjlighet att påverka övergripande beslut eller hur det konkreta arbetet ska utföras. Graden av stöd har också visat sig viktigt och kan i viss mån kompensera höga krav och sub-optimal kontroll. Den kombination som har visat sig bidra till hjärt-kärlsjukdom i högst grad, åtminstone hos män, är den där det finns lågt stöd, höga krav och liten möjlighet för den enskilde att påverka beslut på arbetsplatsen. Den kombinationen kallas enligt modellen för iso-spänd. Det upplevda beslutsutrymmet på en arbetsplats har även att göra med hur maktfördelningen på arbetsplatsen ser ut9. Krav-kontroll-stöd-modellen används oftast för att förstå stress inom arbetslivet men kan även appliceras på stress i sammanhang utanför arbetslivet.
BILD
Bild: Modell över krav-kontroll-stödmodellen. Källa: Stressforskningsinstitutets temablad Arbetsorganisation & hälsa, Stressforskningsinstitutet.
Referenser
1. Folkhälsomyndigheten, Vad är psykisk hälsa. Hämtad från: https://www.folkhalsomyndigheten.se/livsvillkor-levnadsvanor/psykisk-halsa-och-suicidprevention/vad-ar-psykisk-halsa/
2. Hjärt-Lungfonden. Beställ material [Internet]. [citerad 14 juli 2020]. Hämtad från: https://www.hjart-lungfonden.se/om-oss/bestall-material/.
3. Stansfeld SA, Marmot MG, redaktörer. Stress and the heart: Psychosocial pathways to coronary heart disease. London: BMJ Books; 2002.
4. Kivimaki M, Kawachi I. Work Stress as a Risk Factor for Cardiovascular Disease. Curr Cardiol Rep. 2015;17(9):630.
5. Nyberg ST, Fransson EI, Heikkila K, et al. Job strain as a risk factor for type 2 diabetes: a pooled analysis of 124,808 men and women. Diabetes Care. 2014;37(8):2268-2275.
6. Laszlo KD, Ahnve S, Hallqvist J, Ahlbom A, Janszky I. Job strain predicts recurrent events after a first acute myocardial infarction: the Stockholm Heart Epidemiology Program. J Intern Med. 2010;267(6):599-611.
7. Keller A, Litzelman K, Wisk LE, et al. Does the perception that stress affects health matter? The association with health and mortality. Health Psychol. 2012;31(5):677-684.
8. Peter R, Hammarstrom A, Hallqvist J, Siegrist J, Theorell T, Group SS. Does occupational gender segregation influence the association of effort-reward imbalance with myocardial infarction in the SHEEP study? Int J Behav Med. 2006;13(1):34-43.
9. Johnson JV, Hall EM. Job strain, work place social support, and cardiovascular disease: a cross-sectional study of a random sample of the Swedish working population. Am J Public Health. 1988;78(10):1336-1342.
10. Mammen G, Faulkner G. Physical activity and the prevention of depression: a systematic review of prospective studies. Am J Prev Med. 2013;45(5): 649-57.
11. Andersson E. Fysisk aktivitet lika bra som KBT eller läkemedel vid depression. Läkartidningen, 2015, 17/11, sid. 112
12. Martell CR, Dimidjian S, Herman-Dunn R. Beteendeaktivering vid depression, 2013, Lund, Studentlitteratur AB
13. Kohn M, Persson Lundholm U, Bryngelsson IL, Anderzen-Carlsson A, Westerdahl E. Medical yoga for patients with stress-related symptoms and diagnoses in primary health care: a randomized controlled trial. Evid Based Complement Alternat Med. 2013;2013:215348.
14. Wahlstrom M, Rosenqvist M, Medin J, Walfridsson U, Rydell-Karlsson M. MediYoga as a part of a self-management programme among patients with paroxysmal atrial fibrillation – a randomised study. Eur J Cardiovasc Nurs. 2020;19(1):74-82.
Kontakt
Pernilla Larsson, Region Jönköpings län
pernilla.larsson@rjl.se
Senast uppdaterad 18 november, 2024 av conny.thalin@rjl.se
